Un nombre croissant de données suggèrent que différents facteurs psychologiques participent au développement d’un vieillissement cérébral et cognitif problématique (d’une « démence » ou d’un déclin cognitif). Des études récentes ont confirmé et précisé le rôle joué par la personnalité prémorbide. Plus spécifiquement, elles ont mis en évidence qu’un niveau élevé de neuroticisme (la tendance générale à éprouver des émotions négatives), un niveau bas de consciensiosité (dimension qui se caractérise par la capacité de planification, d’organisation et de mise à exécution des tâches) et un niveau bas d’agréabilité (dimension qui renvoie à l’altruisme, la disposition à aider les autres et la confiance à leur égard) sont indépendamment associés à un risque accru de « démence » et de déclin cognitif sans « démence ». En outre, il apparaît qu’un haut niveau de neuroticisme est associé à la survenue ultérieure de problèmes psychologiques et comportementaux chez des personnes âgées en fin de vie et présentant des troubles cognitifs, alors qu’un niveau élevé de consciensiosité est associé à moins de problèmes.
Parmi les multiples facteurs qui contribuent tout au long de la vie au développement d’un vieillissement cérébral et cognitif problématique (d’une « démence »), il en est plusieurs qui semblent être de nature psychologique. Ainsi, nous avons précédemment décrit différentes recherches ayant montré que l’expérience chronique d’émotions négatives (un haut niveau de neuroticisme), un niveau élevé de stress, le vécu d’événements de vie négatifs, la dépression, le fait de ne pas avoir de but dans la vie ou une existence qui n’a pas de sens, le sentiment perçu de solitude, un niveau élevé de méfiance ou d’hostilité cynique (à savoir la croyance selon laquelle les autres sont principalement guidés par des motivations égoïstes), ou encore posséder des stéréotypes négatifs liés à l’âge sont associés à un risque accru de « démence » ou de déclin cognitif (voir, p. ex., nos chroniques « Des facteurs psychologiques influencent le risque de développement d’une démence : de nouvelles données en témoignent ! » et « Prévenir le vieillissement cognitif problématique ? Combattre l'âgisme et les stéréotypes ! » ; voir aussi la revue de question réalisée par Wilson & Bennett, 2017).
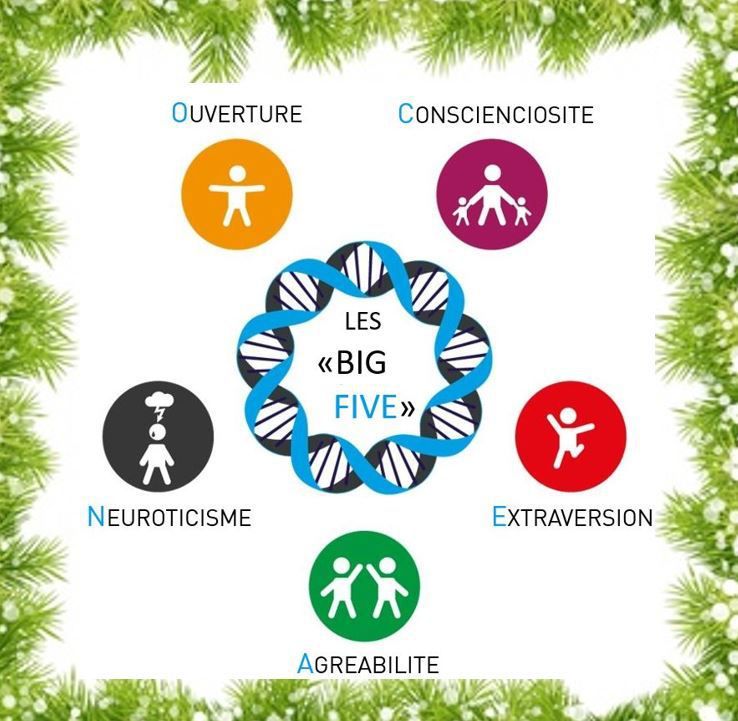
Plusieurs études récentes ont fourni des données confirmant et précisant la contribution de la personnalité prémorbide. Ainsi, Terracciano, Stephan et al. (2017) ont exploré les relations entre les 5 grandes dimensions de la personnalité et le risque de développer une « démence » ou de présenter un déclin cognitif significatif. Ces dimensions sont :
- l’extraversion, qui concerne la sociabilité, les émotions positives, l’activité et le fait d’être sûr.e de soi ;
- l’agréabilité, qui renvoie à l’altruisme, la disposition à aider les autres et la confiance à leur égard ;
- la conscienciosité (ou le caractère consciencieux), qui se caractérise par la capacité de planification, d’organisation et de mise à exécution des tâches ;
- le neuroticisme, qui est la tendance générale à éprouver des émotions négatives (anxiété, colère, tristesse, culpabilité) ;
- l’ouverture, qui renvoie à l’imagination, la curiosité intellectuelle, la sensibilité esthétique, l’attention prêtée à ses propres sentiments et aux attitudes non dogmatiques.
Les participant.e.s (10.457 personnes recrutées dans le cadre de la Health and Retirement Study, âgées de plus de 50 ans et sans trouble cognitif lors de l’évaluation initiale de la personnalité) ont été soumis.e.s en 2006-2008 à un questionnaire d’auto-évaluation explorant les 5 dimensions de la personnalité. Leur statut cognitif a ensuite été évalué tous les deux ans sur une période de suivi allant jusqu’à 8 ans, et ce, au moyen du Modified Telephone Interview for Cognitive Status. Les résultats ont montré qu’un niveau plus bas de conscienciosité et d’agréabilité et un niveau plus élevé de neuroticisme sont indépendamment associés à un risque accru de « démence », et ce, après avoir contrôlé la contribution du revenu, de la fortune, du tabagisme, de la sédentarité, de l’obésité, du diabète, de l’hypertension et de divers biomarqueurs sanguins (cardiovasculaires, inflammatoires et métaboliques). Ces associations entre personnalité et « démence » ne sont pas modifiées par l’âge, le genre, l’appartenance ethnique et le niveau scolaire.
Un bas niveau de conscienciosité et un haut niveau de neuroticisme sont également associés au risque de développer un trouble cognitif sans « démence » (Cognitive Impairment not Dementia, CIND). En outre, un niveau bas de consciensiosité prédit la conversion de CIND en « démence », mais l’effet est nettement plus faible que celui concernant le passage de l’état « normal » à celui de « démence ». De plus, l’association entre un haut niveau de neuroticisme et la conversion de CIND à « démence » est non significative. Ces deux derniers résultats permettent d’infirmer l’hypothèse de la causalité inverse selon laquelle la personnalité se serait modifiée suite à la phase prodromique (préclinique) de la « démence » : en effet, selon cette hypothèse, on aurait dû s’attendre à une association forte entre personnalité et risque de « démence » chez les personnes avec CIND.
Il faut d’ailleurs relever que Terraciano, Yang et al. (2017) n’ont pas mis en évidence de changement de personnalité dans la phase préclinique de la « maladie d’Alzheimer », et ce, via un suivi de 2.046 personnes âgées durant une période allant jusqu’à 36 ans. A nouveau, ces données s’opposent à l’hypothèse de la causalité inverse et renforcent donc le constat que certaines dimensions de la personnalité prémorbide constituent bel et bien un facteur de risque de « démence ».
Plus récemment, la même équipe (Sutin, Stephan, & Terracciano, 2017) a confirmé la relation entre la consciensiosité (évaluée via un questionnaire d’auto-évaluation) et le risque de « démence » ou de déclin cognitif (Cognitive Impairment not Dementia, CIND). Cette relation a été mise en évidence auprès d’un échantillon de 11.181 personnes âgées, recrutées dans le cadre de la Health and Retirement Study, et qui ne présentaient pas de troubles cognitifs lors de l’évaluation initiale de la personnalité. Le statut cognitif de ces personnes a ensuite été évalué tous les 2 ans (dans une période de suivi allant jusqu’à 6 ans), et ce, au moyen du Modified Telephone Interview for Cognitive Status. En fait, ce lien entre consciensiosité et « démence » (et CIND) concerne plus spécifiquement trois des 6 facettes de la consciensiosité. Ainsi, la facette du sens du devoir / des responsabilités (être coopératif et fiable, contribuer à des projets dans la communauté) entretient la relation la plus forte avec la diminution du risque de « démence », mais les facettes d’autocontrôle (la capacité de réguler son comportement et de résister à la tentation) et de compétence (travailler dur, être ambitieux, confiant en ses capacité, plein de ressources) ont également un rôle protecteur concernant la « démence ». Ces trois facettes constituent aussi des prédicteurs indépendants de CIND. Il faut noter que ces différentes associations se maintiennent après contrôle de plusieurs facteurs de risque cliniques, comportementaux et génétiques (obésité, hypertension, diabète, activité physique, tabagisme, génotype ApoE).
Les mécanismes par lesquels certaines dimensions de la personnalité constituent des facteurs de risque de développer une « démence » ou un déclin cognitif sont encore très mal compris. Ces dimensions de la personnalité modulent très vraisemblablement le vieillissement cérébral et cognitif via différents facteurs (en lien avec le style de vie, la gestion du stress, le sentiment d’efficacité personnelle, les relations interpersonnelles, avoir des buts dans la vie, etc.) et de multiples mécanismes neurobiologiques. Par ailleurs, ces données indiquent en quoi il paraît important de prendre en compte les dimensions de la personnalité dans la mise en place d’interventions visant à prévenir le vieillissement cérébral et cognitif problématique. Ainsi, comme le relèvent Hill et Payne (2017) : « Don’t forget the person when promoting healthy cognitive aging ».
Notons enfin que Sutin et al. (2017) ont observé, chez des personnes âgées présentant des troubles cognitifs à la fin de leur vie, une relation entre certaines des 5 dimensions de la personnalité (auto-évaluées jusqu’à 8 ans avant leur décès) et la présence de problèmes comportementaux et psychologiques (rapportés par un.e proche après le décès des personnes). Plus spécifiquement, un haut niveau de neuroticisme est associé à un risque accru de présenter les problèmes suivants : se perdre dans des endroits familiers, déambuler, présenter des hallucinations, ne pas pouvoir rester seul.e, avoir des symptômes dépressifs, manifester des épisodes de confusion, ainsi que des épisodes de colère. Par contre, un niveau élevé de consciensiosité est globalement associé à moins de problèmes et, en particulier, à un risque moindre de se perdre dans des endroits familiers et de ne pas pouvoir rester seul.e.
Ces données montrent que l’auto-évaluation des dimensions de la personnalité peut contribuer à l’identification des personnes âgées qui sont le plus susceptibles de présenter ultérieurement des problèmes psychologiques et comportementaux. Elles suggèrent également la mise en place d’interventions psychologiques taillées sur mesure en fonction des caractéristiques individuelles de personnalité (voir notre chronique « L’engagement dans les activités sociales et récréatives au sein des structures d’hébergement à long terme : l’importance de la personnalité des résidants »).
Nous profitons de cette dernière chronique 2017 pour vous souhaiter de très bonnes fêtes de fin d’année et pour vous remercier vivement pour votre soutien constant et votre participation à notre défense d’une approche plus humaniste du vieillissement !
Hill, P., L., & Payne, B. R. (2017). Don’t forget the person when promoting healthy cognitive aging: Comment on Smith (2006). American Psychologist, 72, 390-392.
Sutin, A.R., Stephan, Y., Luchetti, M., & Terracciano, A. (2017). Self-reported personality traits are prospectively associated with proxy-reported behavioral and psychological symptoms of dementia at the end of life. International Journal of Geriatric Psychiatry, sous presse.
Sutin, A.R., Stephan, Y., & Terracciano, A. (2017). Facets of conscientiousness and risk of dementia. Psychological Medicine, sous presse.
Terracciano, A., Stephan, Y., Luchetti, M., Albanese, E., & Sutin, A. R. (2017). Personality traits and risk of cognitive impairment and dementia. Journal of Psychiatric Research, 89, 22-27.
Terracciano, A., Yang, A., Sutin, A. R., Thambisetti, M., & Resnick, S. M. (2017). Personality change in the preclinical phase of Alzheimer disease. JAMA Psychiatry, 74, 1259-1265.
Wilson, R. S., & Bennett, D. A. (2017). How does psychosocial behavior contribute to cognitive health in old age? Brain Sciences, 7(6), 56; doi:10.3390/brainsci7060056



